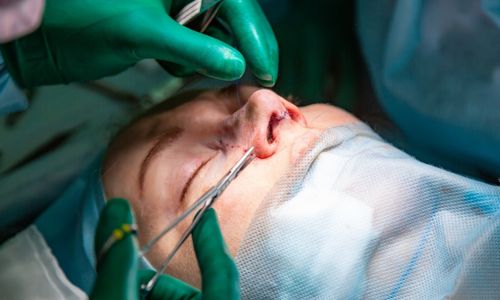
Une impression de nez bouché en permanence… mais sans le moindre rhume. C'est ce que vivent les patients atteints du syndrome du nez vide (SNV). Peu connu mais très mal toléré par ceux qui en souffrent, ce trouble nasal « découle » le plus souvent d'une complication après une turbinectomie. Cet acte chirurgical, anodin en apparence, consiste à retirer les cornets du nez, situés dans les fosses nasales. Ces organes, qui servent à sécréter de l'humidité, sont dans certains cas hypertrophiés et donc responsables d'obstructions respiratoires, de rhinites ou de sinusites chroniques. Après l'intervention, les patients pensent pouvoir respirer de nouveau à plein poumons. Au lieu de cela, certains en ressortent avec des effets encore plus gênants.
Conséquences sur la santé mentale
Selon l'Institut du nez (IFCNS) situé à Paris, « la perte des fonctions de filtrage, réchauffement et humidification des cornets est responsable d'une baisse de la qualité de l'air inspiré, d'une altération des échanges gazeux alvéolaires ». Sécheresse, croûtes, hypersensibilité au froid, à l'air sec, à l'humidité, douleurs, écoulements nasaux, troubles de l'odorat et/ou du goût, fatigue chronique avec de graves répercussions sur la santé mentale (anxiété, dépression) peuvent faire leur apparition au bout de quelques semaines ou mois. A la suite d'une saisine de la Fédération française des associations et amicales de malades, insuffisants ou handicapés respiratoires (FFAAIR) et de l'association Syndrome du nez vide France, la Haute autorité de santé (HAS) a élaboré une recommandation de bonnes pratiques sur la prévention, le diagnostic et la prise en charge du SNV . Elle souhaite ainsi réduire au maximum la survenue de cette complication, encore méconnue et souvent difficile à diagnostiquer par les médecins oto-rhino-laryngologiste (ORL) qui ne disposent actuellement d'aucunes données fiables sur la prévalence de ce phénomène. « Quand on examine quelqu'un qui a le syndrome du nez vide, on a l'impression que tout va bien. La facilité, c'est de dire au patient : 'Allez voir un psy' », explique le docteur Guillaume Buiret.
Une vie en « apnée »
Fabienne, 56 ans, vit « en apnée » depuis son opération. Après un scanner de contrôle, elle découvre que ses cornets inférieurs ont été coupés à 90 % ! Elle a bénéficié d'une turbinectomie subtotale alors qu'elle avait signé pour une turbinoplastie partielle. « Six mois après l'intervention, je ne suis plus moi-même, je ne sais pas ce que je vais devenir. Comment peut-on pratiquer de telles interventions en 2022 ? Un médecin, un chirurgien ont des notions d'anatomie. Comment peuvent-ils supprimer un organe aussi essentiel ? Est-ce du business, de l'inconscience ? », s'exaspère-t-elle. L'impression d'être un « cobaye », Marc l'a aussi ressentie après sa turbinectomie quasi-totale en mars 2019. « De vives douleurs sont apparues, comme si mon nez me tiraillait et me brûlait. Je sentais qu'il était trop ouvert. Trop d'air non filtré ni réchauffé s'engouffrait violemment à l'inspiration. J'ai perdu beaucoup de mon énergie, de ma joie de vivre », confiait-il en 2019 dans un long post sur le site syndromedunezvide.com. Marc a été emporté en 2021, « victime du syndrome du nez vide », signalent les auteurs du blog, sans préciser les causes de son décès.
Les recommandations de la HAS
Même si ce genre de cas semblent rarissimes, la HAS préconise de « demander un avis psychiatrique pour rechercher un éventuel trouble somatique fonctionnel avant toute (nouvelle) décision chirurgicale » et de systématiquement informer le patient des risques associés, notamment à l'aide d'une fiche pré-opératoire, remise avant chaque turbinectomie. Pour éviter tout risque de déconvenues, elle recommande donc de « privilégier les gestes chirurgicaux les moins à risques de survenue du syndrome, de n'envisager la turbinectomie qu'en dernière intention, en cas d'obstruction nasale persistante et invalidante en échec de traitement médical et en conservant au maximum les cornets ». Elle rappelle également que « l'examen clinique et endoscopique du nez est indispensable au diagnostic de cette complication et encourage à faire le test au coton humide (en insérant un coton humide dans la fosse nasale pour observer ou non l'amélioration des symptômes) et une imagerie permettant l'appréciation du volume résiduel des cornets. Enfin, la HAS insiste sur la prise en charge pluridisciplinaire du syndrome du nez vide, associant l'ORL, le médecin généraliste et d'autres professionnels si nécessaire (psychiatre, pneumologue, orthophoniste, kinésithérapeute, …). Un « arbre décisionnel » élaboré par la HAS leur est destiné, listant les différentes étapes nécessaires pour prévenir la survenue du SNV.